Ghép tế bào gốc tạo máu: Phương pháp và Tiên lượng
Tác giả: Ngô Thị Thúy An , bài viết được tư vấn chuyên môn bởi: TS.BS Takaaki Matsuoka Viện trưởng Trung tâm tế bào gốc Helene
Theo chia sẻ của bác sĩ Bạch Quốc Khánh - Phó chủ tịch kiêm tổng thư ký Hội Huyết học - Truyền máu Việt Nam trong Hội nghị khoa học Huyết học - Truyền máu (24/11/2022), phương pháp ghép tế bào gốc tạo máu sẽ giúp bệnh nhân ung thư máu ác tính có tỷ lệ sống trên 5 năm là 50-60%, thay vì 20 - 30% như các phương pháp truyền thống. Vậy ghép tế bào gốc tạo máu là gì ? Phương pháp này có hiệu quả không và sẽ giúp bệnh nhân kéo dài tiên lượng như thế nào ? Cùng Miraicare tìm hiểu kỹ hơn trong bài viết dưới đây nhé!
1. Ghép tế bào gốc tạo máu là gì?
Ghép tế bào gốc tạo máu hay còn gọi là HSCT- Hematopoietic Stem Cell Transplantatio. Đây là phương pháp tiềm năng được sử dụng để điều trị các bệnh nguy hiểm, đe dọa đến tính mạng như: ung thư máu, suy giảm miễn dịch tiên phát, u lympho không Hodgkin, …
Ghép tế bào gốc tạo máu là việc truyền tế bào gốc tạo ra tế bào máu vào cơ thể qua đường tĩnh mạch, nhằm giúp sản sinh ra các tế bào máu mới cho người bệnh. Các tế bào máu mới này sẽ giúp phục hồi tủy xương, hoặc thay thế tủy xương, từ đó góp phần chữa khỏi bệnh.
Các tế bào gốc được lấy từ: tủy xương, máu ngoại vi hoặc máu dây rốn. Chúng có thể xuất phát từ người bệnh (tế bào gốc tự thân) hoặc người hiến tặng (thường là anh, chị, em ruột. …).
2. Lịch sử về phương pháp cấy ghép tế bào gốc tạo máu
Phương pháp ghép tế bào gốc tạo máu lần đầu tiên được nghiên cứu và sử dụng ở người năm 1950. Ban đầu, người ta đã thí nghiệm phương pháp này tại chuột, bằng việc truyền các thành phần tủy xương khỏe mạnh vào tủy xương bị ức chế, qua đó phục hồi chức năng của con chuột được nhận.
Sau đó, ghép tế bào gốc tạo máu được áp dụng giữa các cặp song sinh đơn nhân ở New York vào năm 1957 để điều trị bệnh bạch cầu cấp tính và đã thành công. Chưa dừng lại ở đó, phương pháp này tiếp tục được bác sĩ có tên E. Donnell Thomas nghiên cứu và phát triển.
Ông đã nhận được giải Nobel về Sinh lý học và Y học cho công trình của mình. Năm 1968, một ca bệnh nhi mắc suy giảm miễn dịch nghiêm trọng đã được chữa khỏi bằng cách cấy ghép tế bào gốc tạo máu.
Kể từ đó, phương pháp này đã được phát triển và áp dụng rộng rãi trên toàn thế giới. Tại Việt Nam, theo Viện huyết học và truyền máu Trung ương, kể từ ca cấy ghép máu tự thân thành công đầu tiên năm 2006, đến nay, đã có hơn 400 ca ghép được thực hiện.
3. Những bệnh có thể chữa bằng phương pháp ghép tế bào gốc tạo máu
Cấy ghép tế bào gốc tạo máu có thể được thực hiện để chữa các căn bệnh ác tính và không ác tính.
- Bệnh ác tính: đa u tủy xương, các căn bệnh liên quan đến bạch cầu (bạch cầu myeloid mạn tính, bạch cầu myelomonocytic vị thành niên, ..) ung thư hạch, u lympho hodgkin , ung thư máu, bệnh bạch cầu dòng tủy cấp tính (AML), hội chứng rối loạn sinh tủy (MDS) …
- Bệnh không ác tính: Thiếu máu Fanconi, thiếu hồng cầu hình liềm, hemoglobin niệu kịch phát về đêm, …
Ghép tế bào gốc tạo máu có thể giúp chữa trị bệnh ung thư
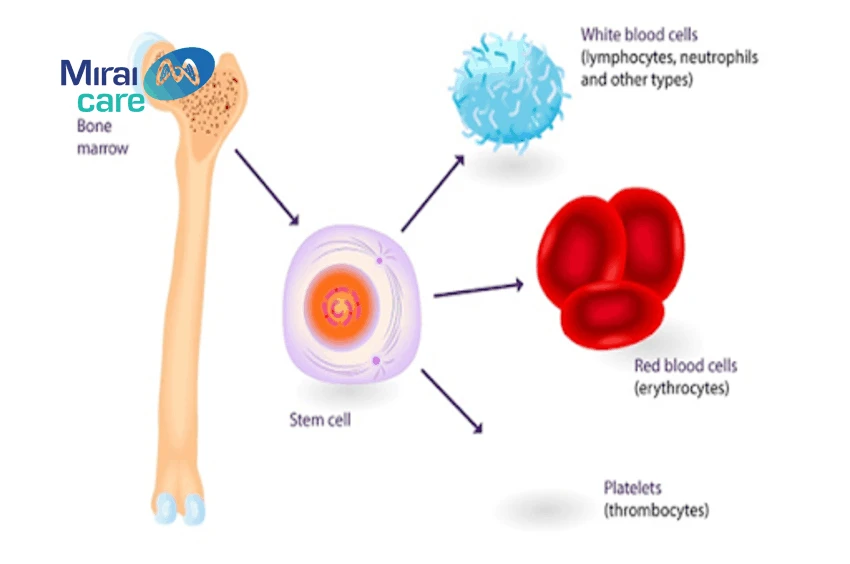
4. Nguồn tế bào gốc tạo máu
Tế bào gốc sản sinh ra tế bào máu được lấy từ các bộ phận trên cơ thể người đó là:
- Tủy xương: lượng máu lấy ra khoảng 700 - 1500 ml. Với tế bào gốc tủy xương, các bác sĩ sẽ tiến hành gây mê toàn thân, sau đó hút tủy xương từ xương chậu.
- Tế bào gốc ngoại vi: Các bác sĩ sẽ tiêm dưới da bệnh nhân một liều thuốc, sau đó kích tế bào gốc và bạch cầu từ tủy xương ra máu ngoại vi.
- Máu cuống rốn: Tế bào gốc tạo máu được thu thập từ cuống rốn của em bé ngay sau khi sinh và lưu trữ trong ngân hàng tế bào gốc của mỗi bệnh viện.
Tế bào gốc tạo máu có thể được lấy từ dây rốn, tủy xương và tế bào gốc ngoại vi
5. Các phương pháp ghép tế bào gốc tạo máu
Dựa theo nguồn gốc của người được lấy tế bào gốc, ghép tế bào gồm tạo máu gồm cấy ghép tế bào gốc tạo máu đồng loại và cấy ghép tế bào gốc tạo máu tự thân.
5.1 Cấy ghép tế bào gốc tạo máu đồng loại
Ghép tế bào gốc được lấy từ anh/chị/em ruột trong gia đình cùng HLA: Đây là phương pháp ghép tế bào gốc ưu tiên vì sự sẵn có và sẵn sàng cho thêm nếu cần. Ngoài ra, phương pháp này có thể giảm được nguy cơ chống chủ (tế bào của người hiến không hợp với người nhận). Tuy nhiên, phương pháp này có nhược điểm. Một là, nếu anh chị em là người lớn tuổi, thì vấn đề sức khỏe cũng là một khó khăn cho việc lấy tế bào gốc. Hai là, theo ước tính trong một gia đình có 2 con, thì chỉ 30% bệnh nhân có anh/chị/em ruột có tế bào gốc phù hợp HLA hoàn toàn.
- Ghép tế bào gốc được lấy từ người ngoài và phù hợp HLA: Phương pháp này ngày càng phát triển vì nó khắc phục được nhược điểm của ghép tế bào gốc tạo máu phù hợp HLA từ anh/chị/em ruột trong gia đình.
- Ghép tế bào gốc nửa hòa hợp (haplotype): Phương pháp này cho phép tìm nguồn tế bào gốc dễ dàng hơn, vì người cho có thể cùng huyết thống hoặc không cùng huyết thống. Tuy nhiên, mức độ thành công bị hạn chế hơn so với hai phương pháp trên.
5.2 Cấy ghép tế bào gốc tạo máu tự thân
Trong ghép tế bào gốc tự thân, bệnh nhân sẽ được lấy tế bào gốc của họ và truyền lại vào cơ thể họ.Tế bào gốc tạo máu của bệnh nhân
được thu thập (lúc đang lui bệnh), sau đó truyền trả lại họ sau khị được điều trị hóa trị liều cao. Hầu hết bệnh nhân thường được tự ghép
một lần. Một số người có ghép lần 2 sau vài tháng. Ghép lần 2 được dùng để giúp giảm nguy cơ bệnh quay lại (tái phát) trong tương lai.
6. Quy trình ghép tế bào gốc tạo máu

6.1 Quy trình thực hiện ghép tế bào gốc tạo máu đồng loại
- Bước 1: Kiểm tra độ tương thích qua việc xét nghiệm HLA của người cho và người nhận có phù hợp hay không. Ở bước này, Thông qua cách xét nghiệm HLA, bác sĩ có thể biết kháng nguyên bạch cầu của người hiến tặng có phù hợp với người bệnh hay không. Nếu có sự phù hợp thì sẽ tiến hành thực hiện bước 2.
- Bước 2: Kiểm tra điều kiện sức khỏe của người cho tế bào gốc tạo máu và bệnh nhân xem có đảm bảo hay không. Các xét nghiệm để kiểm tra sức khỏe bao gồm: phân tích nước tiểu, xét nghiệm máu, siêu âm tim, điện tim, kiểm tra chức năng thận, phổi, gan và một số bệnh truyền nhiễm.
- Bước 3: Chuẩn bị khối tế bào gốc: Về phía người bệnh, bệnh nhân sẽ được điều trị điều kiện hóa trong thời gian chờ tế bào gốc. Về phía người hiến, bác sĩ sẽ tiêm thuốc bạch cầu để gia tăng số lượng tế bào. Sau đó, tế bào gốc được thu bằng máy và bảo quan trọng điều kiện -196 độ C, với 2 đến 8 độ C thì tế bào gốc được lưu trữ trong 72 giờ.
- Bước 4: Truyền tế bào gốc
- Bước 5: Theo dõi bệnh nhân và xử lý vấn đề nếu có.
6.2 Quy trình thực hiện ghép tế bào gốc tạo máu tự thân
- Bước 1: Chuẩn bị tế bào gốc từ người bệnh. Tế bào gốc được thu bằng máy và bảo quan trọng điều kiện -196 độ C, với 2 đến 8 độ C thì tế bào gốc được lưu trữ trong 72 giờ.
- Bước 2: Điều trị điều kiện hóa cho người bệnh: Với những loại bệnh ở các bệnh nhân khác nhau, bác sĩ sẽ đưa ra những phác đồ điều trị khác nhau phù hợp với từng tình trạng bệnh của bệnh nhân.
- Bước 3: Truyền tế bào gốc: Sau khi kết thúc việc chữa trị điều kiện hóa, bác sĩ sẽ thực hiện kỹ thuật ghép tế bào gốc. Trong quá trình ghép tế bào gốc tạo máu cho người bệnh, bác sĩ sẽ theo dõi sát sao để có thể kịp thời xử trí nếu xuất hiện biến chứng bất lợi.
- Bước 4: Theo dõi bệnh nhân và xử lý vấn đề nếu có: Người bệnh sẽ được yêu cầu ở lại bệnh viện để bác sĩ theo dõi cũng như đánh giá hiệu quả truyền tế bào gốc. Khi bác sĩ đánh giá đủ điều kiện xuất viện, người bệnh có thể về nhà để theo dõi thêm. Đội ngũ Mirai Care sẽ luôn gọi điện hỏi thăm tình hình sức khỏe của bệnh nhân để có những phương án kịp thời.
7. Biến chứng có thể gặp của ghép tế bào gốc tạo máu
Các biến chứng có thể ở phương pháp này thường xuất hiện trong vòng 2 tháng đến 2 năm. Ví dụ như:
Bệnh ghép chống chủ mạn tính: Bệnh xảy ra ở những người áp dụng phương pháp ghép tế bào gốc cùng loài. Căn bệnh ảnh hưởng đến da, màng nhầy, hệ tiêu hóa và gan. Các dấu hiệu chính đó là: suy giảm miễn dịch, ..
Ngoài ra, bệnh nhân cấy ghép tế bào gốc có thể tái phát bệnh.
8. Tiên lượng về cấy ghép tế bào gốc tạo máu
Tiên lượng của bệnh nhân cấy ghép tế bào gốc tạo máu tùy thuộc vào loại bệnh và giai đoạn cấy ghép
Tiên lượng về cấy ghép tế bào gốc tạo máu tùy thuộc vào loại bệnh và tính trạng bệnh. Nhìn chung, tái phát bệnh xảy ra ở 40 đến 75% người ghép tế bào gốc tự thân, 10 - 40% người ghép tế bào gốc dị sinh.
Tỷ lệ thành công với bệnh nhân có tủy xương không có ung thư là 30 - 40% bệnh nhân nhạy cảm với hóa trị trị liệu, u lympho, 20 - 50% với ngưới mắc bạch cầu cấp.
Theo số liệu thống kê mới nhất được công bố vào giữa tháng 12 bởi Trung tâm Nghiên cứu Cấy ghép Máu và Tủy Quốc tế (CIBMTR) thay mặt cho Cơ quan Quản lý Dịch vụ & Tài nguyên Y tế Hoa Kỳ (HRSA). Tỷ lệ trung bình toàn quốc sống sót tại Hoa Kỳ sau 1 năm ghép tế bào gốc tạo máu là 76,5%.
Trên đây là thông tin về phương pháp ghép tế bào gốc tạo máu. Nếu bạn còn băn khoăn, thắc mắc hay muốn đặt lịch khám, hãy liên hệ ngay tới Mirai Care nhé.
Khách hàng muốn tìm hiểu thêm thông tin hoặc nhận tư vấn từ đội ngũ chuyên gia y tế hàng đầu về trị liệu tế bào gốc, vui lòng liên hệ 18008144 để được Mirai Care tư vấn và kết nối tới các bệnh viện uy tín tại Nhật Bản. Chúng tôi đồng hành cùng khách hàng trong hành trình bảo vệ sức khỏe và nâng cao chất lượng cuộc sống
KẾT QUẢ ĐÁNH GIÁ
Bài viết phổ biến khác







.png)

